- 5 причин почему болит в левом боку
- Что болит в боку слева и о чем это говорит
- На какие симптомы стоит обратить внимание
- К какому врачу обратиться с болью в левом боку
- Боль и тяжесть в левом подреберье
- Левое подреберье: краткая анатомия
- Виды и характер болевого синдрома
- Возможные причины
- Проблемы с позвоночником
- Межреберная невралгия
- Заболевания поджелудочной железы
- Болезни желудочно-кишечного тракта
- Терапевтические и хирургические патологии селезенки
- Болезни легких
- Кардиологические нарушения
- Поддиафрагмальный абсцесс
- Дополнительные причины
- К каким врачам обращаться?
- Методы диагностики
- Что делать при появлении боли и тяжести?
- Лечение при боли и тяжести в левом подреберье
5 причин почему болит в левом боку
Боль — механизм, с помощью которого организм оповещает нас о возможных повреждениях тканей. Но часто ли мы сразу обращаемся к специалисту в случае беспокойства от боли? Или терпим до последнего и только потом доверяемся врачу? Давайте разберемся, почему нельзя игнорировать боль и что делать при ее обнаружении.
Одной из распространенных причин обращения к врачу является жалоба на боль в левом боку. Это не удивительно, ведь слева в брюшной полости находится множество органов: диафрагма, селезенка, часть желудка, поджелудочная железа, двенадцатиперстная кишка, петли кишечника, почка, мочевой пузырь и придатки матки у женщин. Помимо болезней, связанных с этими органами, боль в левом боку может иметь и другое происхождение.
Что болит в боку слева и о чем это говорит
1. Физиологическая боль в левом боку. Пожалуй, самый «безобидный» сигнал от тела. Физиологическая боль может возникнуть в результате бега. Селезенка переполняется кровью и давит на собственную оболочку, это и вызывает боль. Именно поэтому необходимо тщательно разминаться перед бегом и сохранять ровное дыхание во время активности. Бояться такой боли не стоит, просто остановитесь и отдышитесь, а когда боль стихнет, вернитесь к тренировке, немного снизив темп.
2. Кишечник. Причин для боли в кишечнике слева может быть множество: кишечная инфекция, колика, рост новообразования, синдром раздраженного кишечника. Если боль носит разовый характер и проходит сама через пару дней, беспокоиться не стоит. Если же боль продолжается больше двух дней, становится постоянной и мешает нормальной жизни, нужно обратиться к врачу и пройти обследование.
3. Поджелудочная железа. Ноющая боль в левом боку постоянна и усиливается после приема пищи? Это может быть симптомом хронического панкреатита, то есть воспаления поджелудочной железы, возникающего многократных повреждений органа. Если подобная боль возникла впервые, но сохраняется несколько дней, нужно провести обследование на выявление острого панкреатита.
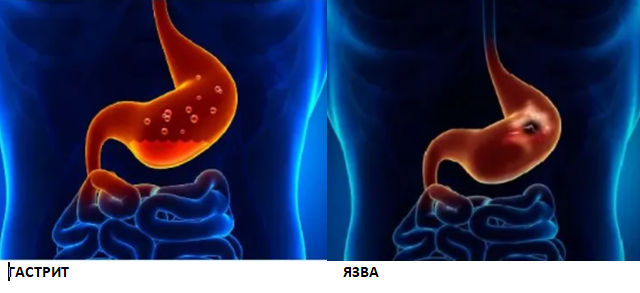
4. Желудок. Большая часть желудка расположена в левой половине брюшной полости, поэтому боль, связанная с этим органом, чаще возникает слева. Острая боль вверху живота может сигнализировать о гастрите или язвенной болезни. Она может возникнуть как у взрослого, так и у ребенка. Поэтому если ребенок жалуется на боль в левом боку, его нужно срочно показать врачу.
5. Почки. При заболеваниях, связанных с выделительной системой, боль часто ощущается в области поясницы. Сильную боль, которая распространяется вниз по мочеточнику и до промежности, может вызвать почечная колика, возникшая при попадании камня в мочеточник. Если боль тупая, ноющая, отдает в низ живота, это может быть симптомом пиелонефрита.
Помните, что точный диагноз сможет поставить только специалист на основе ваших жалоб и результатов дополнительных обследований и анализов. Не стоит паниковать при разовом появлении боли, с ней может столкнуться любой человек. Однако если боль сопровождается дополнительными симптомами, то стоит обратить на нее более пристальное внимание.
На какие симптомы стоит обратить внимание
Помимо боли могут возникнуть и другие симптомы, многие из которых являются поводом для неотложного обращения к врачу или вызова скорой медицинской помощи.
1. Повышение температуры. Этот симптом характерен для многих кишечных инфекций, острого панкреатита, заболеваний желудка, пиелонефрита и многих других болезней. Помните, если температура долго не спадает даже после приема жаропонижающих средств, необходимо обратиться в службу скорой помощи.
2. Тошнота и рвота. Подобные симптомы могут сопутствовать всем вышеперечисленным заболеваниям. Не откладывайте вызов врачей, если в рвотных массах есть кровь или же рвота не прекращается.
3. Диарея. Учащение стула может сопровождать кишечные инфекции, панкреатит, гастрит и другие заболевания. Если кал имеет черный цвет или примесь крови, стоит незамедлительно обратиться к специалистам.
Менее опасными симптомами, сопровождающими боли в левом подреберье, является вздутие, тяжесть после приема пищи (особенно жареной, жирной, соленой), сильное урчание в животе, изжога.
К какому врачу обратиться с болью в левом боку
При обнаружении боли в левом боку, стоит обратиться к компетентному специалисту. Первым делом стоит записаться на прием к гастроэнтерологу, так как боли в животе — это профиль данного специалиста. После обследования врач может вас перенаправить к другому специалисту — кардиологу, неврологу, хирургу или нефрологу, если выявится, что у вас нет заболевании ЖКТ.
Источник
Боль и тяжесть в левом подреберье
На болезненные ощущения в левом подреберье жалуются многие люди. У одних — недолгий приступ, у других — постоянный симптом, мешающий работать и отдыхать. Факторов, провоцирующих боли, множество — от простого переедания до острых состояний, требующих экстренной госпитализации. Мультифакторная этиология болевого синдрома затрудняет выбор метода и тактики лечения, поэтому пациенту рекомендовано тщательное обследование.
Левое подреберье: краткая анатомия
Ребра — система из 24 плоских костей, которая поддерживает позвоночник, защищает внутренние органы. В левостороннем подреберье с лицевой стороны сосредоточены функционально значимые висцелярные органы:
- селезенка — отвечает за гемопоэз (кроветворение), утилизацию «отработавших» кровяных клеток, хранение и фильтрацию крови, синтез иммуноглобулинов;
- свод желудка — принимает активное участие в пищеварении, поскольку содержит железы, продуцирующие желудочный сок;
- отрезок диафрагмы — главной дыхательной мышцы, функционально связанной с легкими;
- поджелудочная железа — выполняет одновременно выработку гормонов (инсулина, глюкагона, соматостатина и др.) и секрецию панкреатического сока.
Чуть выше располагается сердце, чуть ниже — фрагмент тонкой кишки, а также нисходящая и сигмовидная кишки. Приблизительно на этом же уровне находится левая почка с мочеточником.
Виды и характер болевого синдрома
Висцеральные боли проводят вегетативные симпатические и парасимпатические нервные волокна, иннервирующие миокард, органы брюшной полости, мочеполовой системы. При возбуждении болевых рецепторов сигнал поступает к центральной нервной системе.
По патогенезу болевой синдром в левом подреберье может быть:
- Спастическим. Возникает при повреждении, переутомлении, дистрофии мышечной ткани или при устойчивом напряжении гладкой мускулатуры висцелярных органов.
- Вертеброгенным. Вызывается неврологическими нарушениями, повреждением корешков спинномозговых нервов.
- Дистензионным. Провоцируется растяжением фиброзных капсул, высоким давлением в полых абдоминальных органах.
- Перитонеальным. Обуславливается раздражением брюшины в ответ на развитие воспалительных заболеваний.
- Сосудистым. Связан с нарушениями гемодинамики и трофики тканей.
Дифференцировать патогенез часто удается по характеру ощущений. Например, дистензионный синдром проявляется ноющей и низкоинтенсивной болью, вертеброгенному свойственны резкие простреливающие боли, спастическому — распирающие и напряженные. Для перитонеального синдрома характерны острые боли, отдающие в соседние органы. Сосудистый может возникнуть внезапно или длительное время беспокоить регулярными болевыми ощущениями, не сопровождаемыми другими симптомами.
Возможные причины
Болезненные ощущения под левыми ребрами вызывают любые значимые структурные изменения и функциональные сбои, происходящие в абдоминальных органах. Нередко появляются отраженные (иррадиирующие) боли, связанные с повреждением или нарушением работы смежных с ЖКТ систем организма.
Не считается патологией пульсация под левым ребром в последнем триместре беременности. Такая симптоматика вызвана сжатием магистрального венозного ствола из-за давления, которое оказывает плод.
Проблемы с позвоночником
Ключевые причины отраженных вертеброгенных болей в левом подреберье — прогрессирующие дегенеративные изменения суставов, хрящей и костных тканей грудного отдела позвоночного столба. Самая частая патология — остеохондроз и его осложнения — протрузии, грыжи межпозвонковых дисков. Изменения характеризуются деструкцией оболочки межпозвонковых дисков. Из-за ее разрушения смещается баланс гелеобразной внутридисковой жидкости (пульпозного ядра), а также сужается пространство, разделяющее соседние позвонки. Сдвигаясь со своих физиологических позиций, они пережимают корешки спинальных нервов. Компрессия отражается болезненностью, ограничивает двигательную активность.
Межреберная невралгия
Боль возникает внезапно, опоясывая торс по проекции межреберных нервов. Она усиливается при попытке покашлять, глубоко вдохнуть, сменить положение тела. Триггером может стать сжатие (защемление) спинномозговых корешков или воспалительная реакция на «проснувшийся» герпес. Попав в организм однажды, вирус остается в нем до конца жизни. После курсового лечения исчезают только симптомы, но не сама болезнь. Реактивацию герпетической инфекции запускают снижение иммунитета, респираторные инфекции, общее или локальное переохлаждение.
Заболевания поджелудочной железы
- Панкреатит — воспаление, сопряженное с деструкцией тканей поджелудочной железы. При острой форме болезни перитонеальные боли сосредоточены в эпигастрии, левом подреберье, иррадиируют под лопатку, в руку, сопровождаются гипертермией до 38-39℃, метеоризмом, диареей, тошнотой, рвотой (часто с желчью). Хронический панкреатит протекает волнообразно. В периоды ремиссии беспокоят тяжесть, болезненность после еды. Симптомы рецидива практически идентичны проявлениям острой формы воспаления. Обострение провоцируют погрешности в диете, особенно употребление спиртных напитков. Опасным осложнением панкреатита является панкреонекроз — отмирание клеток железы.
- Злокачественная опухоль, локализованная в протоках поджелудочной железы. Разрастаясь, она пережимает нервные волокна, вызывая боли в левой верхней части живота.
- Панкреолитиаз — кальцинаты в протоках и паренхиме железы. Пациенты жалуются на жгучие опоясывающие боли в животе, иррадиирующие под лопатку.
Доброкачественные опухоли поджелудочной — гастринома, инсулинома, глюкагонома — обычно формируются безболезненно. Дискомфорт появляется при разрастании новообразования до крупных размеров.
Болезни желудочно-кишечного тракта
Раздражение нервных волокон, иннервирующих ЖКТ, вызывают острые и хронические воспаления, а также дефекты слизистой оболочки.
Вероятные причины болезненности слева под ребрами:
- Диспепсия — расстройство пищеварения. Связано с неправильным питанием, стрессами, приемом лекарств и другими причинами, в результате которых повышается чувствительность висцеральных рецепторов. Диспепсия проявляется затруднительным болезненным перевариванием еды, частыми приступами тошноты, тяжестью в левостороннем подреберье и под ложечкой.
- Гастрит — острое или хроническое воспаление желудочного эпителия с нарушением кислотопродуцирующей функции. Развивается под воздействием инфекционных, химико-токсических, психоневрологических, аутоиммунных факторов. Пациентов регулярно беспокоят подреберные, эпигастральные боли, тошнота, изжога, отрыжка.
- Гастроэзофагеальный рефлюкс — обратное движение пищи (заброс) из желудка в пищевод. Причинами являются несостоятельность кардиального сфинктера, нарушение перистальтики. Проявляется диспепсией, тяжестью, горько-кислым привкусом во рту, болью в левом подреберье. Симптоматика обостряется после еды и физических нагрузок.
- Язвенная болезнь желудка и двенадцатиперстной кишки — глубокий локальный дефект слизистого слоя. В большинстве случаев возникает из-за заражения бактериями Helicobacter pylori. Неинфекционными причинами могут стать стрессы, запущенный гиперацидный гастрит, алкоголизм, нездоровое питание. В периоды обострения болезнь проявляется острой и режущей болью в подложечной зоне. Усиление перитонеального болевого синдрома отмечается после еды или в голодном состоянии. Особенно интенсивную болезненность вызывают прободная язва с перфорацией желудочной стенки и пенетрирующая язва, захватывающая смежные ткани.
Подреберные боли, чувство тяжести после еды, прогрессирующая потеря веса, извращение вкуса могут указывать на рак желудка, болезнь Менетрие, доброкачественные опухоли — лейомиому, липому, ангиому, невриному, фиброму.
Терапевтические и хирургические патологии селезенки
Появление дистензионного, перитонеального или сосудистого болевого синдрома инициируют:
- Спленомегалия — вторичная патология, выраженная разрастанием паренхимы селезенки. Структурным изменениям сопутствуют метаболические расстройства, гематобластозы, аутоиммунные болезни, вирусные, бактериальные, протозойные инфекции. При хронических патологиях печени распространенным симптомом является гепатоспленомегалия — синхронное увеличение селезеночных и печеночных размеров. В зависимости от основного заболевания боли могут быть сильными приступообразными или умеренными ноющими.
- Травма. Механическому повреждению брюшной полости часто сопутствует разрыв селезенки вместе с капсулой (или без нее). Состояние характеризуется внутрибрюшным кровотечением, сильнейшими болями под левыми ребрами, кратковременной потерей сознания. Незначительное облегчение пациент испытывает лежа на левом боку с поджатыми ногами.
- Тромбоз (закупорка тромбом) селезеночной вены. Патогенетически он связан с циррозом печени, новообразованиями и воспалениями поджелудочной, системным тромбофлебитом. Основные симптомы венозной патологии — острые боли в боку слева, кровавая рвота, дегтеобразный стул.
- Инфаркт — некроз (отмирание) тканей селезенки вследствие закупорки селезеночной вены. Состояние характеризуется яркой болевой симптоматикой в левом подреберье, обильной рвотой, гипертермией.
- Абсцесс — формирование внутри селезенки полости с гнойным содержимым. Сопровождается нарастающей слабостью, высокой температурой, интенсивной болезненностью слева, усиливающейся при движении и дыхании.
- Врожденная анатомическая аномалия — синдром селезеночного угла (болезнь Пайра). Проявляется тяжестью, давлением, чувством переполненности в левой верхней части живота, болями в области сердца, отдающими в плечо, руку, под лопатку.
- Периспленит — воспаление селезеночной соединительнотканной капсулы. Интенсивные левосторонние боли отдают в лопатку, позвоночник, солнечное сплетение.
Болезни легких
В передние ребра слева может отдавать боль, сопровождающая левосторонние воспаления:
- одной или нескольких долей легкого и его оболочки — плевропневмония;
- плевральных легочных листков с отложением фибрина или скоплением выпота в плевральной полости — плеврит.
При острой пневмонии надрывный кашель травмирует альвеолы, вызывает мышечное напряжение, раздражает нервные волокна. При плеврите, пытаясь глубоко вдохнуть, человек ощущает резкие кинжальные боли в боку и спине, которые слабеют, если пациент ложится на левый бок. Самый частый триггер легочных воспалительных патологий — инфицирование респираторными вирусами или бактериями (стрептококком, стафилококком, пневмококком, клебсиеллой и т. д.).
Более серьезной причиной болезненности могут быть метастатические очаги в легких, возникающие при перемещении злокачественных клеток из другого органа.
Кардиологические нарушения
Торакалгия (острая боль в грудной клетке) и жжение — верные признаки инфаркта миокарда. Нарастающая торакалгия иррадиирует в шею, брюшное нервное сплетение, левое подреберье. Параллельно появляются экстремальная слабость, одышка, потливость с ознобом, нарушение координации, головокружение. Стремительно учащается сердцебиение, появляется тревожность, вызванная страхом смерти. 85% некроза связано с закупоркой коронарных артерий холестериновыми наростами — коронарным атеросклерозом, препятствующим кровоснабжению миокарда. Это приводит к замене функциональной ткани соединительнотканными волокнами, не несущими рабочей нагрузки. При полной непроходимости артерии работа сердца останавливается. Некротические изменения миокарда угрожают пациентам с хроническими кардиологическими патологиями — сердечной недостаточностью, стенокардией, ишемической болезнью сердца.
Поддиафрагмальный абсцесс
Гнойное образование, сформировавшееся между куполом диафрагмы и смежными с ней органами брюшной полости. Кроме интенсивного болевого синдрома в подреберье и эпигастрии проявляется одышкой, слабостью, кашлем. Нагноение вызывают внутрибрюшные инфекционно-воспалительные процессы, ятрогенная инфекция, постоперационные осложнения.
Дополнительные причины
Отраженные боли в подреберной области могут быть спутниками патологий почек. Нестерпимые рези называют почечной коликой. Она возникает во время движения камней при почечнокаменной болезни. Иногда болезненность слева под ребрами появляется после спортивных тренировок. Из-за перегрузок межлопаточной мускулатуры в тканях накапливается молочная кислота, которая при распаде вызывает чувство жжения.
К каким врачам обращаться?
Острые нестерпимые боли в левом подреберье требуют экстренного врачебного вмешательства, поэтому лучше вызвать Скорую помощь. Жизнеугрожающими состояниями считаются:
- инфаркт миокарда;
- прободение язвы;
- абсцесс селезенки;
- почечные колики;
- открытые и закрытые травмы абдоминальной области;
- тромбоз селезеночной вены.
При регулярных болевых приступах нужно записаться на прием к терапевту. В стандартное первичное обследование входят:
- Сбор симптоматических жалоб, данных о состоянии преморбидного фона.
- Физикальный осмотр — пальпация, аускультация, перкуссия.
- Анализы крови — общий клинический, биохимический. Внимание уделяют значениям амилазы, липазы, С-реактивного белка, глюкозы, СОЭ, лейкоцитов.
- Общий анализ мочи, копрограмма.
По результатам первичной диагностики могут потребоваться дополнительные исследования, а также консультации узких специалистов — кардиолога, гастроэнтеролога, вертебролога, невролога, диетолога и др.
Методы диагностики
В общий диагностический комплекс могут входить:
- УЗИ брюшной полости и забрюшинного пространства. Врач оценивает структуру, расположение, размеры, контуры, эхогенность, морфологию абдоминальных органов. Исследование хорошо выявляет воспаление, гнойные и полые новообразования, участки некроза паренхимы, спленомегалию.
- ФГДС (фиброгастродуоденоскопия). Определит язвы, эрозии, воспаление слизистой желудка, злокачественные или доброкачественные опухоли, дисфункцию сфинктеров.
- Лучевая диагностика. Для исключения/подтверждения патологического состояния диафрагмы, легочных болезней, а также оценки состояния грудного отдела позвоночника выполняют рентген грудной клетки. Для диагностики прободной и пенетрирующей язв, опухолевых образований назначают рентген желудка с контрастом. Более информативным методом является томография (КТ или МРТ) брюшной полости.
- ЭКГ, ЭхоКГ. Оценивают функциональные возможности сердца.
- Сцинтиграфия селезенки — метод радионуклидной диагностики, основанный на считывании излучения, исходящего из органа. Определяет абсцессы, гематомы, некоторые виды новообразований, функциональные и структурные изменения селезенки.
- Электронейромиография (ЭНМГ). Применяют для диагностики неврологических нарушений.
При сомнительных результатах проводят лапароскопию. Малоинвазивная операция позволяет хирургу тщательно осмотреть внутренние органы, обеспечивает доступ для забора тканей на гистологическое исследование.
Что делать при появлении боли и тяжести?
Попытки самостоятельно справиться с болевыми ощущениями — неоправданный риск для жизни. При наличии температуры, рвоты, одышки, чувства нехватки воздуха отказ от медицинской помощи может привести к фатальным последствиям.
При удовлетворительном состоянии доврачебная помощь заключается в коррекции рациона. Пока не поставлен диагноз, не назначено лечение, пациенту следует придерживаться щадящей диеты: отказаться от жирного мяса, консервов, острых, соленых, копченых продуктов, алкогольных напитков. За основу можно взять лечебное питание «Стол №5».
Лечение при боли и тяжести в левом подреберье
Терапия зависит от диагностированного заболевания (нарушения).
Для снятия болевой симптоматики могут быть назначены спазмолитики, нестероидные противовоспалительные препараты.
Инфекционно-воспалительные процессы лечат антибиотиками разных фармакологических групп. Нестерпимые боли при межреберной невралгии купируют, проводя паравертебральную медикаментозную блокаду анестетиками и кортикостероидами.
При гастритах, рефлюксе, язве важно снизить кислотность желудочного сока и уничтожить бактерий Helicobacter pylori. Эффективно работают антациды, ингибиторы протонной помпы (ИПП), медикаменты, содержащие висмут.
При обострении панкреатита применяют комбинацию панкреатических энзимов с пробиотиками, диетотерапию.
При острых состояниях показано хирургическое вмешательство:
- эндоскопическое дренирование, некрэктомия, резекция тканей, эндоскопическое удаление конкрементов — операции, выполняемые при заболеваниях поджелудочной железы;
- резекция паренхимы или спленэктомия (полное удаление) — требуется при патологиях селезенки;
- плевральная пункция (торакоцентез) или дренирование — при экссудативном плеврите;
- коронарная ангиопластика, аортокоронарное шунтирование — для восстановления кровоснабжения миокарда;
- хирургическое вскрытие и дренирование гнойника — выполняют при поддиафрагмальном абсцессе;
- закрытие перфорации (тампонада, прикрытие сальником, ушивание), иссечение язвы, резекция желудка — показаны при прободной язве.
Прогноз зависит от своевременного обращения за медицинской помощью. Не нужно терпеть боль, затягивать с визитом к врачу.
Источник